Unter dem Motto "Mit den Wissenschaften Krisen meistern, bevor sie entstehen" rief Reatch auf zum grossen Ideenwettbewerb 2020. Über 30 kreative Ideen sind zusammengekommen. Fünf davon haben wir fürs Finale am 24. Oktober ausgewählt. Vier der fünf Finalist*innen stellen ihre Ideen auf dem Reatch-Blog vor.
Mit ihrer Idee belegte Maria Lung den zweiten Platz beim Reatch Ideenwettbewerb 2020.
Sérendipité. Ce mot élégant, désignant une découverte fortuite, s'aligne parfaitement avec la merveilleuse découverte du premier antibiotique, la pénicilline. En 1928, Alexander Fleming constate une moisissure ayant envahi sa culture de staphylocoques lors de ses vacances. Bien qu'il aurait pu jeter ses boîtes de Pétri contaminées à la poubelle, le bactériologiste observe l'efficacité de ce moisi, le Penicillium chrysogenum, contre les bactéries. Cette découverte permettra alors de sauver des millions de vies, dont celle du président Churchill [1].
La grande efficacité des antibiotiques contre leurs cibles, tel un remède magique, contribuera à leur utilisation incontrôlée en santé humaine, ainsi que dans le milieu agricole. Comme tout organisme vivant, les bactéries sont soumises à une sélection naturelle, qui s'exacerbe lors de l'utilisation massive des antibiotiques. Suite à une exposition répétée, seules les plus résistantes survivent, et ces bactéries transfèrent leurs gènes de défense verticalement - à leurs bactéries filles - ou horizontalement - par insertion de matériel génétique d'une autre bactérie. Il s'agit là du phénomène d'antibiorésistance acquise, qui diffère de l'antibiorésistance naturelle de certaines bactéries, qui se fait par exemple via des mutations normales de leur génome.
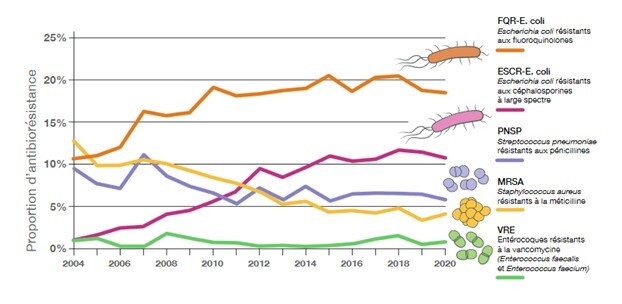
Aujourd'hui, de plus en plus de bactéries sont considérées multi-résistantes, voire même toto-résistantes, signifiant qu'elles résistent respectivement à plusieurs et à quasi tous les antibiotiques existants [2]. L'antibiorésistance bactérienne est aujourd'hui déjà un problème majeur, et les chiffres le prouvent : en 2015, au sein de l'union Européenne, 670'000 personnes ont contracté une infection par une bactérie résistante aux antibiotiques, et 33'000 sont décédés des complications [3]. À l'échelle mondiale, on estime que l'antibiorésistance cause plus de 700'000 décès à l'échelle mondiale, un chiffre qui ne cessera d'augmenter avec le temps [4]. Les infections nosocomiales qui veut dir acquises à l’hôpital - sont responsables d'environ 16 millions de morts par année : plus que le SIDA, la tuberculose et la malaria ensemble, les trois maladies les plus meurtrières [5]. Imaginez ce qu'il se passerait si les antibiotiques de première ligne étaient totalement inefficaces : ce chiffre grimperait en flèche ! Actuellement, nous faisons face à une pandémie silencieuse, mais omniprésente. De nombreux décès évitables sont aujourd'hui causés par une mauvaise utilisation des antibiotiques, phénomène qui prendra de plus en plus d'ampleur plus les bactéries deviendront résistantes.
Office fédéral de la santé publique OFSP (2020): Fiche d'information sur la résistance aux antibiotiques (Quelle: https://www.bag.admin.ch/bag/fr/home/krankheiten/infektionskrankheiten-bekaempfen/antibiotikaresistenzen.html) <30.12.2020>
Si rien n'est entrepris, nous avons face à nous une véritable bombe à retardement, dont nous accélérons le compte à rebours. En effet, il faut savoir que les bactéries développent des nouvelles résistances contre chaque nouvel antibiotique, un processus naturel mais largement accentué par la surutilisation des antibiotiques. Pourtant, la découverte de nouveaux antibiotiques stagne depuis plusieurs années, puisque leur recherche et le développement s'avère risquée et peu rentable. En effet, les grandes entreprises pharmaceutiques se désintéressent progressivement de la recherche antibiotique, et deux start-ups suisses basées sur les antibiotiques ont fait faillite en 2019 [6].
Premièrement, de nombreux efforts doivent être déployés afin de prévenir les infections. Notamment dans les pays en voie de développement, où les infections nosocomiales constituent la troisième cause de mortalité, dont 40% sont considérées évitables [7]. Ainsi, il faudrait axer les efforts sur les gestes barrières comme la désinfection adéquate des mains ainsi que l'accès à l'eau potable. Cela est valable dans tous les pays : en France, les résistances dues au Staphylococcus aureus résistantes à la méticilline (SARM) sont passées de 33% en 2001 à 15,7% en 2015 grâce à l'adoption de mesures spécifiques d'hygiène [2].
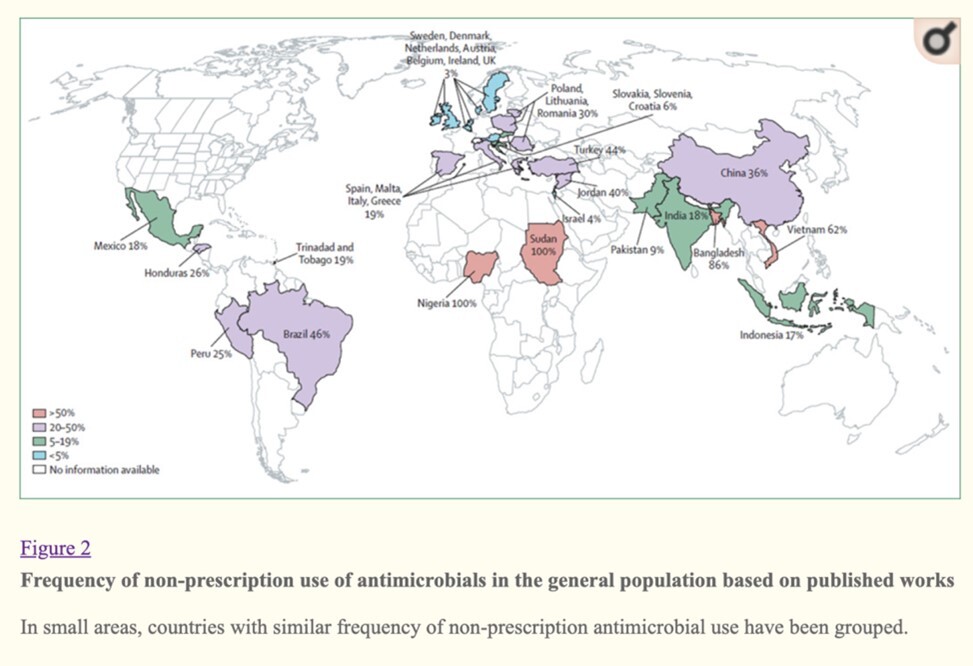
En ce qui concerne l'utilisation des antibiotiques, elle doit être réduite au minimum nécessaire afin d'éviter l'acquisition de résistances. Pour ce faire, il est essentiel d'informer la population sur les risques à long terme d'une utilisation excessive des antibiotiques. Des campagnes de sensibilisation pourraient être effectuées chez les élèves du secondaire et étudiants par exemple, en Suisse mais aussi et surtout dans les pays où la prise d'antibiotiques sans ordonnance est élevée.
Morgan, Daniel et al. (2011): Non-prescription antimicrobial use worldwide: a systematic review (https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3543997/) <30.12.2020>.
En milieu clinique, il est nécessaire de pouvoir discriminer les infections bactériennes des autres microorganismes comme les virus ou champignons, qui causent parfois des symptômes similaires, comme pour la gastro-entérite ou les angines. Le développement de tests diagnostiques rapides, efficaces et bon marché doit être encouragé, tout comme leur utilisation généralisée dans les cabinets médicaux et à l'hôpital. Cela permettrait de réduire l'utilisation d'antibiotiques à large spectre, au profit des antibiotiques plus spécifiques au pathogène, et mieux adaptés au patient.
Ensuite, il est essentiel de suivre de près l'évolution de des résistances pour chaque souche, et focaliser les efforts proportionnellement aux dangers qu'elles causeraient. Contrairement à la crise sanitaire du SARS-CoV-2, nous faisons face à une crise tout à fait prévisible, et il est essentiel de ne pas perdre cela de vue. Le rôle de la science est de concentrer les ressources en matière grise et de favoriser la communication entre scientifiques, afin d'aboutir à un monitoring performant. La science doit fournir des données brutes et communiquer efficacement ces données, permettant de mieux prédire l’apparition de nouvelles résistances.
Nous sommes tous concernés par la résistance antibiotique, indépendamment de notre âge, sexe, pays. Afin d'éviter de retourner dans une ère dans laquelle aucun antibiotique ne permettrait de soigner une infection pouvant être létale, il est essentiel que différents acteurs se réunissent afin de discuter des solutions dans le long terme. Dans les lieux où les antibiotiques sont produits, comme à Hyderabad en Inde, la résistance aux antibiotiques est devenue une réalité. L'environnement des lacs et fleuves est pollué de déchets déversés par les usines de production des antibiotiques. Dans cette ville, l'amoxicilline n’a plus aucun effet chez les enfants. Selon les médecins locaux, la population a recours à des antibiotiques plus forts, à plus fortes doses, ce qui augmente davantage la résistance aux antibiotiques [8].
Pour y remédier, il faut donc agir urgemment afin de responsabiliser l'industrie sur le danger sanitaire et environnemental inévitable qu'auront les conséquences de cette chaîne de production. Qui plus est, l'utilisation d'antibiotiques dans le secteur de l'industrie agro-alimentaire doit absolument être réduite. Ainsi, il faut proposer des alternatives, contrôler et sanctionner lorsque l'utilisation n'est pas dûment justifiée.
D'une part l'industrie pharmaceutique et agro-alimentaire doivent absolument prendre conscience du problème et agir afin d'éviter des conséquences irrémédiables. Pour ce faire, les institutions politiques du monde entier doivent mettre en œuvre des mesures précises et imposer des contraintes. En parallèle, il faut également promouvoir la recherche, et soutenir le développement de thérapies alternatives innovantes, comme la phagothérapie ou la photothérapie dynamique.
Certains efforts sont déjà déployés par l'industrie dans le domaine de la recherche, ce qui est encourageant : en juillet 2020, un fonds visant à combler le manque de financement pour la recherche antibiotique a été lancé suite au partenariat d'une vingtaine d'entreprises pharmaceutiques. Leur but était de permettre à de nouveaux traitements de passer au-delà de la "vallée de la mort", qui représente l'écart entre les premiers stages de recherche et leur administration aux patients, et ainsi développer de 2 à 4 nouveaux antibiotiques d'ici à 2030 [9].
Sources
Alharbi, Sulaiman et al. (2014): What if Fleming had not discovered Penicillin? (https://www.sciencedirect.com/science/article/pii/S1319562X14000023)<30.12.2020>.
Inserm (2018): Résistance aux antibiotiques (https://www.inserm.fr/information-en-sante/dossiers-information/resistance-antibiotiques) <30.12.2020>.
GARDP (2019): GARDP unveils plans to deliver 5 BY 25 in collaboration with partners during World Health Summit (https://gardp.org/news-resources/gardp-unveils-plans-to-deliver-5-by-25-in-collaboration-with-partners-during-world-health-summit/) <30.12.2020>.
GARDP (2020): About GARDP (https://gardp.org/who-we-are/about-gardp/#:~:text=Drug) <30.12.2020>.
Pittet, Didier (2018): Hygiène des mains: agir local, penser global (https://mediaserver.unige.ch/play/111784) <30.12.2020>.
Davis Plüss, Jessica (SWI) (2020): Can big pharma’s money solve the antibiotics crisis? (https://www.swissinfo.ch/eng/can-big-pharma-s-money-solve-the-antibiotics-crisis-/45893430) <30.12.2020>.
Kakupa, Danny et al. (2016): Etude de la prévalence des infections nosocomiales et des facteurs associes dans les deux hopitaux universitaires de Lubumbashi, République Démocratique du Congo: cas des Cliniques Universitaires de Lubumbashi et l’Hôpital Janson Sendwe (https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5267913/) <30.12.2020).
Maurisse, Marie & Pfenniger, Karine (Le temps) (2020): Cette enquête sur la résistance aux antibiotiques nous a menées jusqu’en Inde (https://www.letemps.ch/sciences/cette-enquete-resistance-aux-antibiotiques-menees-jusquen-inde) <30.12.2020>.
AMR action fund (https://www.amractionfund.com/) <30.12.2020>.
Die Beiträge auf dem Reatch-Blog geben die persönliche Meinung der Autor*innen wieder und entsprechen nicht zwingend derjenigen von Reatch oder seiner Mitglieder.



Comments (0)