Wichtig: Reatch trägt unter bit.ly/reatchCOVID19 regelmässig aktualisierte Informationen zur Covid-19-Pandemie zusammen.
Der vorliegende Text ist eine Zusammenfassung des Kommentars «COVID-19 epidemic in Switzerland: on the importance of testing, contact tracing and isolation», den verschiedene Expertinnen und Experten im Bereich der öffentlichen Gesundheit, der Epidemiologie, der Biostatistik und der Virologie im Fachmagazin «Swiss Medical Weekly» am 19. März 2020 verfasst haben [0].
---
Die Schweiz hat weltweit eine der höchsten Zahlen von SARS-CoV-2-Infektionen pro Einwohner. Per 18. März 2020 hat das Bundesamt für Gesundheit (BAG) 2772 bestätigte COVID-19-Fälle und 21 Tote gemeldet. Zwei Tage später waren es bereits 4840 bestätigte COVID-19-Infektionen und 43 Todesfälle. Die epidemiologische Lage ist eindeutig: das Severe Acute Respiratory Syndrome Coronavirus 2 (SARS-CoV-2), welches die Krankheit COVID-19 auslöst, verbreitet sich rasant in der Schweizer Bevölkerung. Zu den offiziellen Zahlen kommen wahrscheinlich viele ungetestete, aber dennoch infizierte Personen hinzu. Der Bundesrat hat deshalb am 16. März 2020 wichtige Massnahmen zur Bekämpfung der Verbreitung des Virus implementiert und diese am 20. März noch einmal verschärft.
Das Hauptproblem bei der Ausbreitung des Coronavirus ist, dass sich der Gesundheitszustand vieler Patienten kritisch verändert und bei einem wesentlichen Anteil der Infizierten Intensivpflege für mehr als eine Woche benötigt wird [2]. Daten aus China und Italien zeigen, das 5-10% der symptomatischen Fälle Spitalpflege benötigen werden [3]. Es ist noch unklar, wie gross der Anteil schwerer Krankheitsverläufe oder Todesfälle ist, aber die Mortalität steigt mit steigendem Alter und ist um ein Vielfaches grösser als bei der jährlichen Grippe [4]. Die oftmals drastisch erscheinenden Massnahmen des Bundes haben deshalb zum Ziel, die Verbreitung des SARS-CoV-2 einzudämmen, bevor das Gesundheitssystem überlastet wird.
Epidemiologische Modelle zeigen zudem, dass 40-70% der Bevölkerung infiziert werden könnten, sofern keine Gegenmassnahmen ergriffen werden [4]. Mit einer derart hohen Ansteckungsrate ist zu rechnen, weil innerhalb der Bevölkerung keine Immunität gegen dieses neue Virus besteht und der Erreger hoch infektiös ist. Ohne eine wirkungsvolle und sichere Impfung, die wohl frühstens in einem Jahr verfügbar sein wird [5], kann das obige Szenario nur mit einer Bekämpfung der Ausbreitung des Virus verhindert werden.
«Social-Distancing», d.h. bewusstes Abstandhalten, Verzicht auf Händeschütteln und Küsschen sowie die generelle Reduktion von sozialen Kontakten, ist notwendig, aber es bleibt unklar, wie lange diese Distanz aufrechterhalten werden kann. Ohne Medikamente kann der Normalzustand nur durch Kontrolle der Ausbreitung und eine schnelle Eindämmung lokaler Ausbrüche wiederhergestellt werden. Entscheidend für die Erreichung dieses Ziels sind eine umfassende Strategie für schnelle Diagnosen von Infizierten, Ermittlung von Kontaktpersonen und Selbstisolation beider Gruppen. Das Verständnis und die Akzeptanz dieser Strategie durch einen grossen Teil der Bevölkerung ist entscheidend für Länder, in denen die COVID-19-Epidemie anhält [2]. Für die Schweiz heisst das laut den Autoren, dass der Zugang zu Tests für alle Bevölkerungsgruppen verfügbar sein soll. Weiterhin müssen die Testzentren ausserhalb der Spitäler platziert werden, um deren Überlastung zu verhindern. Aus diesen Gründen fordern die Autoren eine Anpassung der momentanen Strategie des Bundes, bei der hauptsächlich Risikopersonen oder hospitalisierte Patienten getestet werden.
Warum testen und isolieren?
Geht es nach den Verfassern des Artikels in «Swiss Medical Weekly» sollte die Schweiz die Kapazitäten zum Testen von infizierten Personen massiv ausbauen und diese kombinieren mit einer schnellen Diagnose und der sofortigen Isolation infizierter Personen sowie der strikten Ermittlung von Kontaktpersonen und deren Selbstisolation («Quarantäne»). Aktuelle Daten zeigen, dass 97,5% der symptomatischen Fälle innert 11,5 Tagen Symptome entwickeln werden [6], weshalb sich identifizierte Kontakte laut den Autoren in eine 14-tägige Selbstisolation ("Quarantäne") begeben sollten. Patienten mit schweren Symptomen sollen unter Berücksichtigung aller notwendigen Vorsichtsmassnahmen behandelt werden. Die Autoren begründen ihre Forderungen mit den folgenden Argumenten:
- In allen Ländern, in denen das Virus in Schach gehalten wird, wurden grossflächig Tests angelegt. Falls ein Test positiv ausfällt, wird die Person isoliert und man versucht zurückzuverfolgen, wo sie sich aufgehalten hat, um Kontaktpersonen zu identifizieren (tracing). Das macht aus epidemiologischer Sicht Sinn: Aktuelle Schätzungen gehen von einer Reproduktionszahl R0 von 2-3 aus. Das heisst, dass eine infizierte Person ca. 2-3 neue Menschen ansteckt [7]. Um den Virus einzudämmen, sollte R0 kleiner als 1 sein. Dazu müssten 50-70% der möglichen Übertragungen verhindert werden [8]. Präventive Selbstisolation und vor allem Isolation von Infizierten können helfen, die Übertragungsrate einzudämmen.
- Südkorea hatte bereits am 26. Februar mehr als 1000 Fälle [1] mit einer stark steigenden täglichen Fallzahl (siehe Abbildung). Nach Implementierung einer umfassenden Test-Strategie schaffte es die südkoreanische Regierung, den Virus grösstenteils unter Kontrolle zu bringen, mit nur noch 84 neuen Fällen am 17. März (152 Fälle am 20. März).
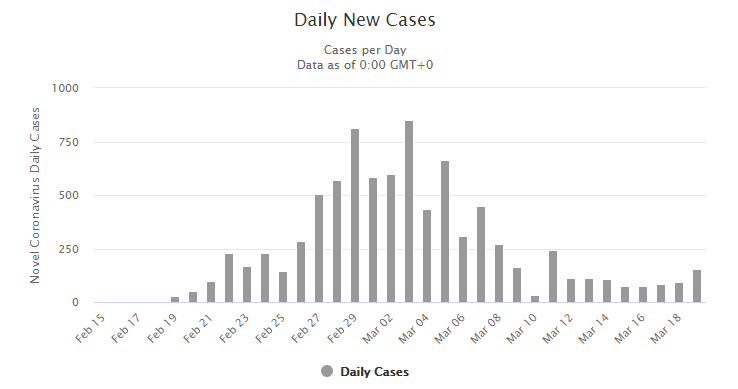
Abbildung: Daily New Cases (worldometer.info) - Die Symptome von COVID-19 sind anfangs sehr schwach und erreichen erst nach 8-10 Tagen ihren Höhepunkt. Mittels Tests kann verhindert werden, dass vermeintlich gesunde Menschen den Virus weiterverbreiten. Wenn die Verzögerung zwischen den ersten unbemerkten Symptomen und einer allfälligen Hospitalisierung und Aufnahme in die Statistik verkleinert wird, werden Vorhersagen und Modelle zuverlässiger.
- Durch die Tests gewinnt man Klarheit über das Ausmass der Verbreitung des Virus. So können die Ressourcen wie z.B. Spitalbetten besser eingeteilt werden.
- Durch das Testen über mehrere Tage und Wochen entsteht ein besseres Bild des zeitlichen Verlaufs von COVID-19. Dadurch kann man besser abschätzen, ob die veranlassten Massnahmen effektiv sind oder wo es Sinn macht, Änderungen vorzunehmen.
- Im Moment werden sehr einfache Tests durchgeführt (qPCR), die im Verlaufe der Zeit mit Bluttests (ELISAs) ergänzt werden müssen, um zusätzliche Informationen über den Krankheitsverlauf zu erhalten. Nur so wird man testen können, wie viele Leute tatsächlich infiziert waren. Das Zeitfenster, wann dieser Bluttest am effektivsten ist (Serokonversion), muss durch die genaue Beobachtung einer Gruppe von gut dokumentierter und getesteter Infizierten etabliert werden.
Laut den Autoren gibt es neben den epidemiologischen Gründen der von ihnen geforderten Test-Strategie auch ökonomische und soziale Vorteile. Die Kosten von Isolation, Tests und Zurückverfolgung sind zwar kurzfristig sehr hoch, würden jedoch längerfristig aufgewogen. Die Schweiz brauche einen liberalen Umgang mit Tests von SARS-CoV-2, was die Ausbreitung, Infektion und Sterblichkeit im Zaum halten werde, bis eine Impfung oder eine Behandlungsmethode für COVID-19 zur Verfügung stehe. Andere Länder wie Südkorea haben gezeigt, dass das geht.
Abbildung
Worldometer (2020): COVID-19 Coronavirus Outbreak. Daily New Cases. Available from: https://www.worldometers.info/... (abgerufen am 18. März 2020).
Quellen
Salathé Marcel, Althaus Christian L., Neher Richard, Stringhini Silvia, Hodcroft Emma, Fellay Jacques, Zwahlen Marcel, Senti Gabriela, Battegay Manuel, Wilder-Smith Annelies, Eckerle Isabella, Egger Matthias, Low Nicola. COVID-19 epidemic in Switzerland: on the importance of testing, contact tracing and isolation. Swiss Medical Weekly. 2020. (https://smw.ch/article/doi/smw.2020.20225, abgerufen am 18. März 2020).
World Health Organization. Coronavirus disease (COVID-2019) situation reports (https://www.who.int/emergencies/diseases/novel-coronavirus-2019/situation-reports/, abgerufen am 18. März 2020).
World Health Organization. Report of the WHO-China Joint Mission on Coronavirus Disease 2019 (COVID-19) (https://www.who.int/docs/default-source/coronaviruse/who-china-joint-mission-on-covid-19-final-report.pdf, abgerufen am 18. März 2020).
The Novel Coronavirus Pneumonia Emergency Response Epidemiology Team. The Epidemiological Characteristics of an Outbreak of 2019 Novel Coronavirus Diseases (COVID-19) - China, 2020. China CDC Weekly. 2020;2(8):113–22 (http://weekly.chinacdc.cn/en/article/id/e53946e2-c6c4-41e9-9a9b-fea8db1a8f51, abgerufen am 21. März 2020)
Anderson RM, Heesterbeek H, Klinkenberg D, Hollingsworth TD. How will country-based mitigation measures influence the course of the COVID-19 epidemic? Lancet. 2020;S0140-6736(20)30567-5. doi:. http://dx.doi.org/10.1016/S0140-6736(20)30567-5 PubMed.
Lanese, Nicoletta. Researchers fast-track coronavirus vaccine by skipping key animal testing first. Live-Science. 2020. [https://www.livescience.com/coronavirus-vaccine-trial-no-animal-testing.html, abgerufen am 21. März 2020)
Lauer SA, Grantz KH, Bi Q, Jones FK, Zheng Q, Meredith HRThe Incubation Period of Coronavirus Disease 2019 (COVID-19) From Publicly Reported Confirmed Cases: Estimation and Application. Ann Intern Med. 2020; Epub ahead of print. doi:. http://dx.doi.org/10.7326/M20-0504 PubMed
Riou J, Althaus CL. Pattern of early human-to-human transmission of Wuhan 2019 novel coronavirus (2019-nCoV), December 2019 to January 2020. Euro Surveill. 2020;25(4). doi:. http://dx.doi.org/10.2807/1560-7917.ES.2020.25.4.2000058 PubMed.
Hellewell J, Abbott S, Gimma A, Bosse NI, Jarvis CI, Russell TW. Feasibility of controlling COVID-19 outbreaks by isolation of cases and contacts. Lancet Glob Health. 2020;8(4):E488–96. doi:. http://dx.doi.org/10.1016/S2214-109X(20)30074-7 PubMed.
Die Beiträge auf dem Reatch-Blog geben die persönliche Meinung der Autor*innen wieder und entsprechen nicht zwingend derjenigen von Reatch oder seiner Mitglieder.



Comments (0)