Im letzten Frühjahr versuchte ich mit diesem Blogbeitrag die biologischen Grundlagen zu COVID-19 zu beschreiben und zu erläutern [1]. In der Zwischenzeit hat sich unser aller Leben verändert und die durch das Virus SARS-CoV-2 (kurz: Coronavirus) verursachte Lungenkrankheit Coronavirus Disease 2019 (COVID-19) hat global bereits über 2 Millionen Todesopfer gefordert [2].
Der Start- und gleichzeitig Warnschuss war wohl die Situation in Norditalien Ende März 2020, als die Spitäler innert weniger Wochen plötzlich durch COVID-19-Patienten überlastet wurden [3]. In der Zwischenzeit folgten Städte in Frankreich, ganz Südafrika und mehrere Staaten der USA. All diese Gebiete überschritten innert kürzester Zeit die Kapazitäten ihres Gesundheitssystems [4] [5] [6]. Es kursierten Bilder im Netz von überfüllten Krankenhäusern sowie Geschichten von Notfallärzten, die sich entscheiden mussten, jüngere Patienten gegen ältere zu priorisieren, die als Folge davon an COVID-19 verstarben.
Selbst von Ländern, welche die Kapazitätsgrenzen ihres Gesundheitswesens nie überschritten haben, wurde Tribut gefordert. Eine im Oktober 2020 veröffentliche Studie schätzt die Anzahl durch die Pandemie während der ersten Welle (Februar-Mai) verursachten Todesfälle in 19 europäischen Ländern [a] sowie Neuseeland und Australien auf insgesamt 206'000 Personen (95% Konfidenzintervall [b]: 178’100–231'000)[7]. Die Todesraten waren in den meisten Ländern erheblich höher, als unter Normalzuständen zu erwarten.
Spanien hatte in der ersten Welle eine Zunahme von 69% (47–90%) Todesfällen verglichen mit dem Vorjahr und nahm damit den Spitzenplatz in dieser unrühmlichen Liste ein. Die Schweiz belegte einen Mittelplatz, dennoch hatten wir eine geschätzte prozentuale Zunahme an Todesfällen von 21.9% (7.6–34.9%) relativ zum Vorjahr. Die direkt dem Krankheitsverlauf von COVID-19 zugeschriebenen Todesfälle («direkter Effekt») erklären jedoch nicht die gesamtheitlich errechnete Übersterblichkeit. Diese Diskrepanz kann durch «indirekte Effekte» der Pandemie erklärt werden, wie z.B. unentdeckte COVID-19-Fälle oder verspätete medizinische Behandlungen anderer Krankheiten als Folge der Überlastung von Krankenhäusern. Ungeachtet dessen ist die Gefahr, die von der Pandemie ausgeht aus diesen Zahlen klar ersichtlich. Während den höchsten Fallzahlen hat COVID-19 in Europa etwa 515-mal mehr Todesfälle pro Tag gefordert als die saisonale Grippe. Dies entspricht gleichzeitig mehr Todesfällen als sie von Krebs, Herzerkrankungen, Nervenkrankheiten und Unfällen zusammen verursacht werden [8].
Wie gefährlich ist das Virus denn nun?
Eine grobe Überlastung der Spitäler wie in Italien, Spanien oder Teilen der USA blieb in der Schweiz aufgrund der Kontrollmassnahmen bislang glücklicherweise aus. Gerade aufgrund dieses Präventionsparadoxes ist die Skepsis gegenüber den sich dauernd wandelnden Schutzvorkehrungen jedoch wohl grösser denn je. Die Massnahmen zu befolgen, ist aber nach wie vor dringend notwendig: Die zweite Welle ist immer noch im Gange und die Intensivbetten sind stark ausgelastet. Aber wie gefährlich ist das Coronavirus denn wirklich?
Die infection fatality ratio (IFR; Infizierten-Verstorbenen-Anteil) gibt an, wie wahrscheinlich es ist, an einer Infektionskrankheit nach erfolgter Ansteckung zu sterben. Daneben gibt die case fatality ratio (CFR; Fall-Verstorbenen-Anteil) Auskunft darüber, wie viele Personen nach Ausbruch einer Krankheit versterben. Die CFR rechnet also nur mit Patienten, die einen Krankheitsverlauf zeigen, während die IFR asymptomatische sowie symptomatische Krankheitsverläufe miteinbezieht. Die IFR ist somit schwieriger zu ermitteln, gibt jedoch eine realere Angabe über die Gefahr einer Infektionskrankheit an und ist daher eine der wichtigsten epidemiologischen Kennzahlen. Eine kürzlich veröffentliche Metastudie, nennt einen Wert der IFR von 0.68% (0.53%-0.68%) über verschiedene Populationen hinweg [9]. Die IFR wird im Folgetext als Mortalitätsrate oder Sterblichkeit angegeben.
Eine Mortalitätsrate von 0.68% bedeutet, dass von 10’000 infizierten Personen im Durchschnitt 68 versterben. Das erscheint erstmal ziemlich ungefährlich - aber Achtung: Die Sterblichkeitsrate stellt keine intrinsische [c] Eigenschaft des Virus dar, sondern hängt stark von unserer Fähigkeit ab, mit COVID-19 umzugehen. So würde die Mortalitätsrate beispielsweise drastisch abnehmen, sobald ein wirksames Medikament vorhanden wäre, obwohl die Eigenschaften des Virus unverändert bleiben. Das bedeutet aber leider auch, dass die Mortalitätsrate wieder steigen kann. Zum Beispiel wenn die zertifizierten Intensivbetten komplett ausgelastet sind und Infizierte deswegen keine adäquate Behandlung mehr erhalten.
Zertifizierte Intensivpflegebetten (IPS-Betten) sind aufwändig ausgerüstete Plätze mit dazugehörigen Mess- und Beatmungsgeräten sowie hochspezialisiertem Fachpersonal. Um die Pflegequalität zu gewährleisten, vergibt die Schweizerische Gesellschaft für Intensivmedizin (SGI) diese Zertifikate. Sind diese zertifizierten Betten belegt, bedeutet das, dass das Spital an seiner Auslastungsgrenze angelangt ist. Denn auch wenn ein Krankenhaus z.T. weitere Betten aus anderen Bereichen zur Verfügung stellen kann (sogenannte «Ad Hoc»-Betten), fehlen diese für andere Behandlungen und sind eventuell nicht von genügend qualifiziertem Personal betreut oder nicht mit der nötigen Technik ausgerüstet, die für COVID-19-Behandlungen notwendig sind. Ausserdem muss damit gerechnet werden, dass das Fachpflegepersonal bereits an seiner Belastungsgrenze arbeitet, falls die IPS-Betten vollkommen belegt sind. Dies war in der Schweiz fatalerweise im Zeitraum Ende November – Anfangs Dezember fast im ganzen Land der Fall [10] und die Situation besteht in vielen Kantonen weiterhin (Sichtbar in Abb. 1; Prognose für 25.01.2021 vom Datenstand 24.01.2021)[11].
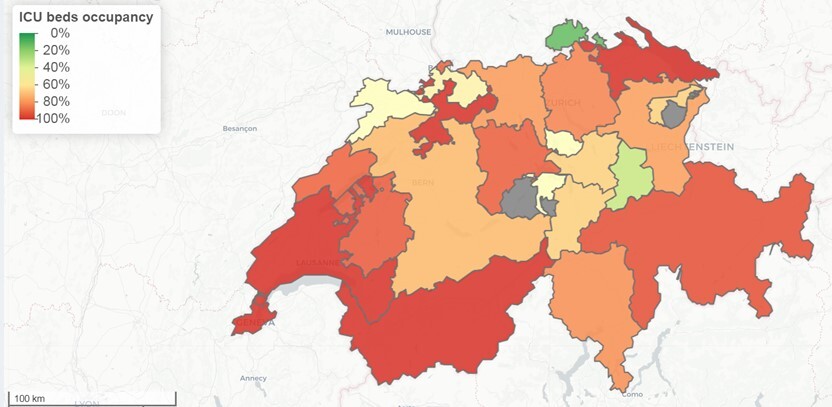
Abbildung 1: Bettenbelegung der Intensivstation Prognose der Schweiz für 25.01.2021 (Datenstand: 24.01.2021). Quelle: https://icumonitoring.ch/.
Darüber hinaus gibt die Mortalitätsrate allein keinen Aufschluss darüber, wie gefährlich das Virus wirklich ist. Eine weitere wichtige epidemiologische Kennzahl – die meiner Meinung nach viel zu wenig publiziert wird! – ist das Risiko einer Hospitalisierung nach erfolgter Infektion. Ich konnte leider fast keine (neuen) Datensätze dazu finden. Es wurde jedoch zu Beginn der Pandemie von der WHO geschätzt, dass 20% aller Personen, die Symptome entwickeln, auch ernsthaft krank werden und Sauerstoffverabreichungen (im Spital) brauchen [12].
Mittlerweile ist diese Zahl auf 15% gefallen[13]. D.h. von 100 Personen, die Symptome zeigen, werden im Mittel aller Länder etwa 15 ins Spital eingeliefert. Da in dieser Angabe die asymptomatischen Verläufe nicht mitgerechnet werden, fällt das Risiko, aufgrund einer Infektion hospitalisiert zu werden, kleiner aus. Als grobe Schätzung habe ich zur Evaluierung dieses Risikos die Anzahl asymptomatischer Verläufe miteinbezogen. Zu allen symptomatischen Verläufen kommen im Mittel von verschiedenen Ländern ca. 20% [14] asymptomatische hinzu. Die grobe, angepasste Schätzung des Risikos einer Hospitalisierung nach erfolgter Infektion wäre also 12.5%. Zu den Komplikationen, die dann zum Tod führen können, gehören Atemstillstand, akutes Atemnotsyndrom (ARDS), Sepsis und septischer Schock, Thromboembolien und/oder Multiorganversagen, einschließlich Verletzungen von Herz, Leber oder Nieren. Zu diesen direkten Folgen kommen Langzeitrisiken hinzu (sogenannte «Long-Covid»-Symptome). Eine kürzlich veröffentlichte Studie fand, dass 76% von zuvor hospitalisierten COVID-19-Patienten nach sechs Monaten mindestens noch ein Long-Covid-Symptom haben. Zu diesen Symptomen gehören u.a. Erschöpfung, Muskelschwäche, Depression und Schlafstörungen [15].
Die zur Hospitalisierungsrate zuletzt publizierten Schweizer Daten (Stand: 24.01.2021 [16]) zeichneten 21’229 Personen auf, die bisher wegen einer COVID-19-Erkrankung im Spital behandelt werden mussten. Teilt man diese Anzahl durch die 509'279 laborbestätigten Fälle der Ansteckungen, kommt man auf eine Hospitalisierungswahrscheinlichkeit mit positivem Testbefund von ca. 4%. Auch wenn diese Zahl die wirkliche Wahrscheinlichkeit einer Hospitalisierung nach erfolgter Infektion überschätzt, weil sie u.a. nicht auf mehrfach getestete Personen korrigiert und die angewandten Tests lediglich zurzeit infizierte Personen entdecken, ist sie um ein Vielfaches höher als die aktuelle Sterblichkeitsrate von 0.68%. Dazu kommt, dass es sich hierbei um das Mittelmass aller demographischen Gruppen handelt und die Wahrscheinlichkeit einer Hospitalisierung für Risikogruppen (mit positivem Testbefund) daher deutlich höher ausfällt. Kombiniert man dieses grosse Risiko mit der hohen Ansteckungsgefahr und dem hohen Bedarf an Spitalbetten, erkennt man, dass die Mortalitätsrate allein keine adäquate Aussage über die Gefahr von COVID-19 zulässt.
Als weiteren Punkt zur Abschätzung der Gefahr, die von COVID-19 ausgeht, werden oft Todesraten z.B. mit der Grippe verglichen. Unabhängig von den konkreten Zahlen, sollte man sich bei Vergleichen wie diesen immer vor Augen halten, dass kumulative epidemiologische Kennwerte wie die Gesamtanzahl der Todesfälle bei COVID-19 stark von den strengen Kontrollmassnahmen beeinflusst werden. Ohne die Kontrollmassnahmen wären (noch) viel mehr Leute infiziert worden und an COVID-19 verstorben. Bei der jährlichen Grippe sind Kontrollmassnahmen glücklicherweise nicht nötig, daher sind die Kennzahlen auch nicht direkt mit denjenigen von COVID-19 vergleichbar, obwohl sie alle wohlgemerkt trotzdem tiefer sind.
Es gibt in der Zwischenzeit nur ein in der Schweiz temporär zugelassenes Medikament gegen COVID-19, nämlich Remdesivir. Es wurde gezeigt, dass Remdesivir die Krankheitsdauer verkürzen kann, falls es frühzeitig verabreicht wird [17]. Eine später veröffentlichte Studie hat die Wirksamkeit von Remdesivir, Hydroxychloroquine sowie zwei anderen bereits zugelassenen antiviralen Medikamenten an über 10'000 stationären Patienten getestet. Leider hat die Neuausrichtung all dieser antiviralen Medikamente nicht zum gewünschten Ziel geführt. Bei Studienteilnehmenden, welche eines der drei Medikamente verabreicht erhielten, blieb die Überlebenswahrscheinlichkeit gleich gross, wie diejenigen, die nur ein Placebo einnahmen [18].
Theoretisch könnten effektive antivirale Medikamente die akute Pandemie beenden. Da Medikamente jedoch meist erst bei Symptomen eingesetzt werden, würde die Notwendigkeit der Intensivbehandlung wohl nicht wegfallen. Die Gefahr weiterer Ansteckungen und dementsprechende Hospitalisierungen bliebe also bestehen. Im Gegensatz dazu stehen Impfstoffe, die einen prophylaktischen Schutz vor der Ansteckung und den ersten Symptomen bieten.
Kann der Impfstoff nach so kurzer Entwicklungszeit schon sicher sein? [19]
Die Pandemie wäre ohne medizinische Lösung wohl erst zu Ende, wenn eine Herdenimmunität erreicht wird, also eine überwiegende Mehrheit der Bevölkerung immun gegen das Virus ist. Auch wenn nicht angenommen wird, dass SARS-CoV-2 dadurch komplett ausgerottet werden kann (wegen intrinsischen Eigenschaften des Virus), würde er danach nur noch endemisch vorkommen. Endemisch bedeutet, dass der Virus zwar fortwährend, aber mit geringerer Häufigkeit und Gefahr auftritt, wie unsere anderen Erkältungsviren. Nach Erreichung dieses Zustands ist die Verbreitung sowie die Wahrscheinlichkeit eines schlimmen Krankheitsverlaufs minimiert. Es wird zudem angenommen, dass bei SARS-CoV-2 keine jährlich wiederkehrenden Impfprogramme nötig sein werden [20].
Der prozentuale Anteil, der für die Herdenimmunität benötigt wird, hängt davon ab, wie ansteckend der Virus ist – also von der Basis Reproduktionszahl R0. Beim Coronavirus und einer geschätzten R0 von 2.5-3.5 müssten 60-72% der Bevölkerung immunisiert werden, um sie zu erreichen [21]. Auf natürliche Weise ist das praktisch nicht erreichbar, da entweder die Kapazität des Gesundheitssystem überlastet würde oder die Erreichung der Herdenimmunität mit Kontrollmassnahmen so lange dauern würde, dass es gesellschaftlich nicht mehr tragbar wäre. Viele Experten und Expertinnen sind sich daher einig: Nur ein effizienter Impfstoff ist eine schonende Lösung zur Beendigung der Pandemie [22].
Kurz vor Weihnachten wurde der erste Impfstoff in der Schweiz zugelassen. Ganz schön schnell, oder? Im Normalfall dauert die Entwicklung eines Impfstoffes im Durchschnitt schliesslich etwa 15 Jahre (veranschaulicht in Abb. 2). Wie Medikamente werden Impfstoffe zuerst viele Jahre an Tieren getestet, um ihre Effektivität, Wirksamkeit und Sicherheit beim Menschen so gut wie möglich abschätzen zu können. Zusätzlich muss das Unternehmen bereits während dieser Phase beweisen, dass es qualitätseinheitliche Chargen des Impfstoffes produzieren kann, sowie adäquate klinische Testprotokolle für die Versuche an Menschen bereit hält. Sobald die nationale Aufsichtsbehörde für Arzneimittel (Swissmedics in der Schweiz) hinsichtlich dieser Punkte grünes Licht gibt, beginnen die Tests am Menschen.
Diese sogenannten klinischen Versuche dauern im Normalfall 5-7 Jahre und bestehen aus drei Phasen (I-III). In der ersten Phase wird der Impfstoff an einer kleinen Zahl von gesunden Menschen bezüglich Sicherheit, Wirkung und Dosierung getestet. In Phase II wird der Impfstoff mehreren Hundert Kandidaten verschiedener demographischer Gruppen verabreicht, um zu sehen, ob der potenzielle Impfstoff je nach Gruppe unterschiedlich wirkt. In Phase III wird der Impfstoffkandidat (zehn-)tausenden Personen verabreicht und die Wirkung mit Placebos verglichen.
Danach werden die Resultate der klinischen Versuche erneut der Aufsichtsbehörde vorgelegt und bei positivem Befund - der im Normalfall über ein Jahr braucht - lizensiert. Normalerweise wird erst dann begonnen, die Produktion sowie Verteilung zu planen. Auch nach der Zulassung wird im Normalfall weitergeforscht. Langzeiteffekte und extrem seltene Nebenwirkungen (Vorkommen bei <0.01%) können auch unter Normalzuständen bei Medikamenten/Impfstoffen erst nach der Zulassung während der sogenannten klinischen Phase IV («Pharmacovigilance») untersucht werden, nachdem die generelle Sicherheit jedoch bereits rigoros geprüft wurde. In puncto Langzeitfolgen ist es jedoch gerade bei Impfungen generell sehr unwahrscheinlich, dass nach mehr als sechs Wochen eine schwere Nebenreaktion auftritt [23].
Warum ging es denn beim Impfstoff gegen COVID-19 so schnell? [19]
Aufgrund der nachfolgenden Aspekte (Abb. 2):
- Durch die Vorkenntnisse mit SARS-CoV und MERS-CoV [d] konnte die Entdeckungsphase des biologischen Wirkungsmechanismus in Tieren quasi ausgelassen werden.
- Die Entwicklungsphase der Toxikologiestudien in Tieren konnte zu grossen Teilen von der Entwicklung für Impfstoffkandidaten von SARS-CoV und MERS-CoV übernommen werden.
- Die klinischen Versuche im Menschen wurden so entworfen, dass die Phasen teilweise zeitlich überlappen. Zudem wurde mit der Produktion sowie der Verteilungsplanung bereits während den Versuchen begonnen, auch wenn das Risiko bestand, dass die Impfstoffe gar nie lizensiert werden.
- Wegen der akuten Pandemie wurden die behördlichen Zulassungen durch verschnellerte Notfallverfahren (temporär) erteilt. Durch die Priorisierung dieses Impfstoffes sind die Arzneimittelaufsichtsbehörden in der Lage, mit der Auswertung bereits während den laufenden (prä-)klinischen Studien in Echtzeit zu beginnen. Trotzdem müssen alle abgeschlossenen Daten geprüft werden, bevor eine Entscheidung getroffen wird. Neuste Impfstofftechnologien sind schneller in der Entwicklung.
- Die mRNA [e] -Impfstoffe enthalten die genetische Bauanleitung, um ein virales Protein zu bilden (detailliertere Erklärung unten). Im Gegensatz zu herkömmlichen Impfstoffen, die u.a. mit Proteinen oder inaktivierten Virenpartikeln immunisieren, können Erbmaterialien viel schneller modifiziert werden [24].
Der Hauptfaktor, warum die Impfstoffe so schnell entwickelt wurden, ist jedoch folgender: Jeder der genannten Schritte wird im Normalfall durch eine wirtschaftliche Risikobewertung verlangsamt. Da eine Impfstoffentwicklung sehr teuer ist, werden die nächsten Phasen jeweils erst gestartet, wenn das Risiko eines Fehlschlags relativ gering ist und es einen Markt für den Impfstoff gibt. Die fünf oben genannten Gründe zusammen mit dem Voranschreiten trotz finanziellem Risiko erklären die beschleunigte Entwicklung, die unter Normalzuständen aus wirtschaftlicher Sicht undenkbar wäre. Der wissenschaftliche Standard wurde beibehalten und es wurden keine Abstriche bei der Sicherheitsbewertung gemacht! Eine gewisse Skepsis ist nie falsch, wir dürfen jedoch darauf vertrauen, dass die Daten auch für die neuartigen Impfstoffe sorgfältig von medizinischen Experten und Expertinnen geprüft wurden und dass die positive Nutzen/Risiko-Abwägung zur Zulassung in der Schweiz führte.
Auch wenn zuvor noch nie ein mRNA-Impfstoff lizensiert wurde, wird seit Jahrzenten mit mRNA-Impfstoffen gearbeitet und daran geforscht [25]. Im nativen Kontext ist eine mRNA jeweils die Übersetzung eines DNA-Stücks und somit die Bauanleitung für einzelne Proteine, die von Zellen damit hergestellt werden können. Dieser Vorgang passiert im Körper andauernd und es befinden sich in einer einzigen menschlichen Zellen bis zu 300'000 mRNA-Moleküle [26]. Nach der Herstellung des Proteins werden die mRNAs in kurzer Zeit wieder abgebaut. Bei SARS-CoV-2 mRNA-Impfstoffen wird die Anleitung für ein spezifisches Oberflächenprotein des Coronavirus in den Körper gebracht und durch unsere eigenen Zellen hergestellt. Die Impfstoffe enthalten also nur die Information eines Teils der Virushülle und nicht das Virus selbst, was eine Ansteckung (Vervielfältigung des Virus) verunmöglicht. Die Struktur des Proteins der Virushülle kann dann vom Immunsystem erkannt und memorisiert werden und somit wird ein Schutz gegen die spätere Eindringung des Virus gewährleistet. Die ersten Studien zu mRNA-Impfstoffen wurden bereits im Jahr 1990 gemacht und es gibt zahlreiche neuere Studien, die die Fähigkeit, eine Immunantwort hervorzurufen von mRNA bestätigten. Ausserdem ist mRNA – wie oben beschrieben - ein transientes (kurzlebiges) Molekül, was für seine Sicherheit und Verträglichkeit spricht. Darüber hinaus gelangt mRNA nicht in den Zellkern und kann auch nicht in die DNA integrieren. Die kursierenden Gerüchte, dass die mRNA-Impfstoffe den genetischen Code verändern können, sind daher nicht wahr [24].
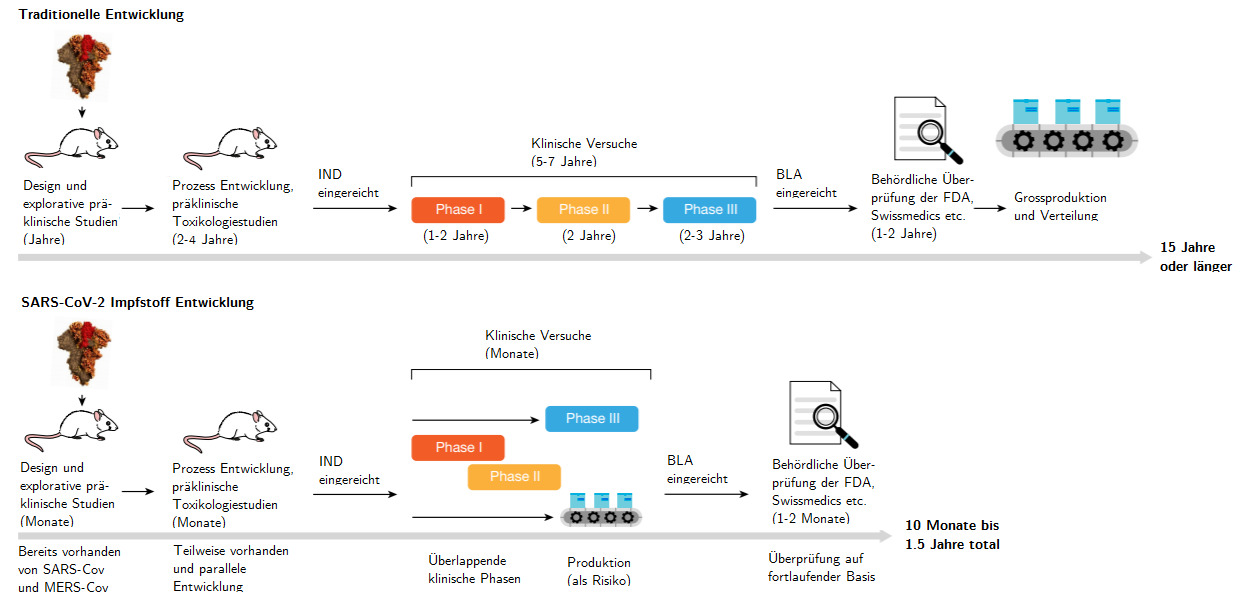
Abbildung 2: Übersicht über die traditionelle Impfstoffentwicklung (oben) verglichen mit der von SARS-CoV-2 Kandidaten (unten). Adaptiert von Kramer et al. (2020).
Natürlich stehen noch einige Fragen aus, z.B. wie lange die Impfstoff-Immunität bestehen bleiben wird. Gegenwärtig ist nicht bekannt, ob eine Immunität durch Impfstoffe länger oder kürzer dauert als eine, die durch eine natürliche Infektion hervorgerufen wird. Darüber hinaus werden alle Impfstoffkandidaten, welche momentan in den klinischen Versuchen sind, intramuskulär verabreicht. Bei einer natürlichen Infektion von SARS-CoV-2 gelangen Viren in die oberen sowie die unteren Atemwege und lösen somit eine mukosale (zur Schleimhaut gehörende) Antikörperreaktion (sekretorisches Immunglobulin A (IgA)) wie eine systemische Antikörperreaktionen (IgG) aus. Impfstoffe, die intramuskulär verabreicht werden, induzieren aber hauptsächlich IgG und kein sekretorisches IgA. Es ist daher möglich, dass all diese Impfstoffe eine krankheitsverhütende oder krankheitsmildernde Immunität induzieren, aber nicht unbedingt eine sterilisierende (keimfreie) Immunität [f]. Mit anderen Worten: die geimpfte Person ist selbst (vor schlimmen Krankheitsverläufen) geschützt, könnte aber weiterhin ansteckend sein.
Trotz dieser offenen Fragen immunisieren die Impfstoffe zumindest temporär (und systemisch) effektiv und können daher eine Herdenimmunität kontrolliert einleiten, ohne dass dabei Individuen schwer krank werden. Um das Ende der Pandemie auf diese Weise zu erreichen, muss jedoch ein Grossteil der Bevölkerung geimpft werden. Ungeimpfte Personen stellen somit nicht nur ein Risiko für sich, sondern auch für die öffentliche Gesundheit dar. Sie können z.B. weitere (und potenziell gefährdete) Personen mit dem Virus infizieren z.B. Kleinkinder, Schwerkranke oder Allergiker, die sich teilweise (noch) nicht impfen können. Diese sind darauf angewiesen, dass Nicht-Gefährdete sich impfen.
Es ist klar, dass körperliche Integrität und die Freiheit, über seinen Körper zu entscheiden, Grundpfeiler sowie Grundrechte unserer Gesellschaft sind. Es ist daher definitiv eine schwierige Diskussion, ob man sich verpflichtet fühlen sollte, sich zu impfen. Jedoch sollten alle Entscheidungen jeweils differenziert und abhängig von verlässlichen Quellen und Daten gemacht werden. Gerade beim Beispiel Impfungen ist das heutzutage leider oftmals schwer möglich. Es kursieren Behauptungen und Verschwörungstheorien, die z.T. schon vor vielen Jahren widerlegt und sogar als betrügerisch deklariert [27, 28] wurden, aber weiterhin die Runde machen. Die Wissenschaft ist sich jedoch einig: Impfungen sind sicher und effektiv und es ist um ein Vielfaches wahrscheinlicher, an einer durch Impfungen verhinderbaren Krankheit ernsthaft zu erkranken, als eine seltene, ernsthafte Nebenwirkung durch Impfungen zu bekommen [29].
Meiner Meinung nach ist darüber hinaus der faktenbasierte gesellschaftliche Dialog, der über den ausschlaggebenden Beitrag von Impfungen bei Pandemien aufklärt, genau jetzt wichtig. Denn im besten Fall können die Resultate der Impfprogramme der COVID-19-Pandemie als Exempel für potenziell schlimmere Virenkrankheiten in der Zukunft verwendet werden. Denn auch wenn COVID-19 bei vielen Gesellschaftsgruppen oft eher harmlos oder gar asymptomatisch verläuft, gilt das nicht für andere mit Impfungen bekämpfbare Virenkrankheiten wie z.B. Ebola, Polio oder die Pocken. Die Pocken alleine haben übrigens im 20. Jahrhundert Hunderte von Millionen von Menschen getötet und konnten erst mit einer Impfung bekämpft werden[30]. Im Falle einer erneuten Pandemie, die so verheerend ist wie die Pocken, hätte eine breite Haltung, sich nicht mit einem effektiven und sicheren Mittel impfen zu lassen also gravierende Folgen für die gesamte Menschheit.
Falls die Produktion sowie die Verteilung der Impfstoffe gut voranschreiten, könnte das die Pandemie in diesem Jahr endlich beenden. Wenn sich Schätzungen zufolge 75-80% der Bevölkerung gegen das Coronavirus impfen lassen und die Impfstoffe gleich effektiv bleiben, könnte nur Monate später eine Herdenimmunität erreicht werden. Falls sich jedoch nur 40-50% immunisieren lassen, würde dies erst viel später eintreten. Im optimistischen Szenario wäre die Herdenimmunität etwa gegen Ende des Sommers 2021 erreicht. Mit einer Normalität - vergleichbar mit der vor der Pandemie – könnte im besten Falle gegen Ende 2021 gerechnet werden [31, 32].
Was bezweckt der Lockdown [33]?
Es wird weiterhin angenommen, dass das Coronavirus sich hauptsächlich über Tröpfcheninfektion [g] verbreitet. Eine Ansteckung über die Luft geschieht entweder über grosse (sog. ballistische) Tröpfchen oder Aerosole, wobei die Abgrenzung der Partikelgrösse bei etwa 100 μm ist und einen entscheidenden Einfluss auf ihren Übertragungsmechanismus hat. Grosse Tröpfchen werden von Infizierten vor allem beim Husten oder Niesen ausgestossen. Sie fliegen dann wie Projektile durch die Luft und können andere anstecken, falls sie Mund, Augen oder Nase treffen. Wenn sie nichts treffen, fallen sie nach etwa 1-2 m zu Boden. Aerosole können hingegen bis zu Stunden in der Luft verweilen und auch weitaus grössere Strecken zurücklegen. Eine Ansteckung geschieht hierbei schlussendlich durch das Einatmen dieser mikroskopisch kleinen Partikel.
Es gibt eine wachsende Gemeinschaft von Experten und Expertinnen, welche die Hypothese unterstützen, dass die Aerosolverbreitung mindestens gleich wichtig ist wie die Übertragung über grosse Tröpfchen.
Gründe für diese Annahme umfassen u.a. die folgenden Aspekte [h]:
- Ein grosser Anteil der Ansteckungen passiert drinnen sowie bei Superspreading-Events und es ist erwiesen, dass eine gute Belüftung der Räume das Ansteckungsrisiko reduziert. Das spricht für die Aerosole, weil sich diese u.a. draussen (und bei gut belüfteten Räumen) schneller verflüchtigen.
- Der Anteil an asymptomatischen Transmissionen ist nun erwiesen gross. Viele Ansteckungen werden von Infizierten ohne Symptome (z.B. Husten/Niesen) verursacht, was ebenfalls ein Indiz für Aerosolübertragungen ist, da diese bereits beim Sprechen ausgestossen werden können.
Durch diese neuen Erkenntnisse ist die Abstandsregelung von 1-2 m nicht 100% effizient, da Aerosole eine grössere Reichweite haben. Masken sind auch wichtig bei gegebenem Mindestabstand und spezielle Gefahr besteht in geschlossenen, schlecht belüfteten Räumen, die von mehreren Personen (ohne Masken) über längere Zeit geteilt werden. Daher sind auch Personenansammlungen mit asymptomatischen Personen ein viel grösseres Risiko. All dies legt nahe, dass Orte wie überfüllte Bars, Restaurants oder Fitnessstudios Virusausbrüche besonders stark begünstigen und sind dementsprechend im Rahmen der Kontrollmassnahmen bei hohen Fallzahlen nur noch beschränkt zugänglich [17].
Zusammenfassung
- Die COVID-19-Pandemie hat während der ersten Welle aussergewöhnlich viele Todesopfer durch den Krankheitsverlauf selbst sowie durch indirekte Effekte (z.B. verspätete medizinische Behandlung anderer Krankheiten) in vielen Ländern gefordert.
- Obwohl die geschätzte Mortalitätsrate des Coronavirus tiefer ist als erwartet, mussten in der Schweiz fast 1 von 20 Infizierten (4%) mit positivem Testbefund ins Spital. Dies erklärt die zurzeit stark ausgelasteten Intensivstationen und die Gefahr, die von diesem Virus ausgeht.
- Ein effektiver Impfstoff ist wohl die einzige praktikable Lösung, um Herdenimmunität zu erreichen. Die Impfstoffe werden zurzeit in beispielloser Geschwindigkeit entwickelt. Das liegt an der momentanen Notfallsituation, die u.a. hohe Finanzierungen ermöglicht, sowie dem Vorwissen über andere Coronaviren. Die Entwicklung wurde bezgl. Sicherheit und Effektivität nicht kompromittiert.
- Neuste Erkenntnisse legen nahe, dass die (asymptomatische) Übertragung über Aerosole einen substanziellen Teil der Virenverbreitung ausmacht. Dies bedeutet, dass ohne Masken ein 1-2 m Abstand keinen vollkommenen Schutz bietet und besondere Gefahr von Menschenansammlungen in geschlossenen, schlecht belüfteten Räumen ausgeht und erklärt das Vorkommen von Superspreading-Events.
- Optimistische Schätzungen prognostizieren das Ende der Pandemie über die Erreichung der Herdenimmunität gegen Ende Sommer 2021. Für dieses Szenario müsste sich aber eine grosse Mehrheit der Bevölkerung impfen lassen.
Abschliessend ein kurzer Überblick von aktualisierten Kennzahlen und neuen Erkenntnissen zum Coronavirus:
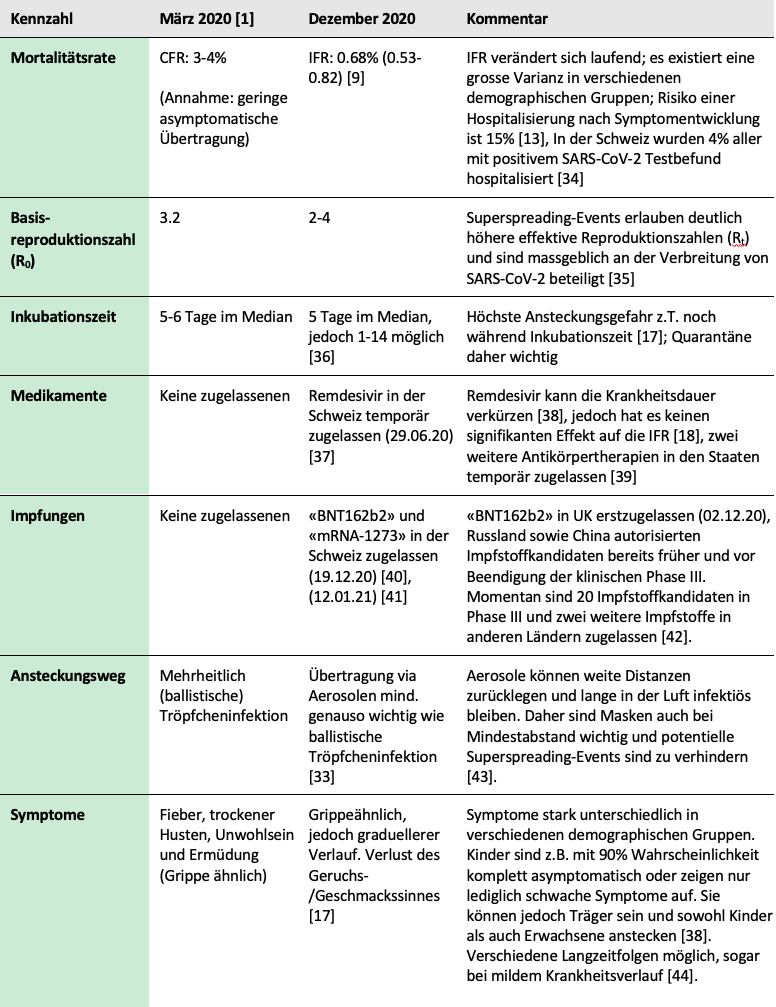
Anmerkungen
[a] Die europäischen Länder der Studie waren: Österreich, Belgien, Bulgarien, Tschechien, Dänemark, England und Wales, Finnland, Frankreich, Ungarn, Italien, Niederlande, Norwegen, Polen, Portugal, Schottland, Slowakei, Spanien, Schweden und Schweiz
[b] Das 95% Konfidenzintervall definiert einen Bereich in dem der tatsächliche (z.B.) Mittelwert mit einer Zuversicht von 95% liegt. Es ist also eine Aussage über die Genauigkeit der angegebenen Schätzung und wird im folgenden Text jeweils als Bereich in Klammern nach einem Messwert angegeben. Im angegebenen Beispiel ist die Wahrscheinlichkeit also lediglich 5%, dass bei einer Wiederholung des Experiments der Mittelwert der Todesfälle auf unter 178'100 oder über 231'000 fällt.
[c] Intrinsische Eigenschaft = zum Gegenstand selbst gehörende Eigenschaften, die ihn zu dem machen, was er ist.
[d] SARS-CoV (SARS-Coronavirus) und MERS-CoV (MERS-Coronavirus) gehören wie SARS-CoV-2 (SARS-Coronavirus-2) zu der Familie der Coronaviren. Sie haben die SARS Pandemie (2002/2003) und die MERS (2019) Epidemie ausgelöst1.
[e] mRNA = messenger RNA (deutsch: Boten-RNA)
[f] Die sterilisierende Immunität ist eine typischerweise durch (sog. Neutralisierende) Antikörper vermittelte Reaktion, die schnell verhindern kann, dass ein zurückkehrendes Virus sich im Körper durchsetzt. Also ein hochwirksamer Schutz vor Krankheitssymptomen, dass aber nicht bei allen Krankheiten möglich ist [45].
[g] Die Tröpfcheninfektion ist eine Form der Luftübertragung: Durch ungeschütztes Husten oder Niesen gelangen die Viren dabei von den Atemwegen in die Umgebung und können über die Schleimhäute im Gesicht von Mund, Nase und Augen anderer Personen aufgenommen werden.
[h] Die Liste aller Argumente für die hohe Signifikanz von Aerosolansteckungen sind im folgenden Bericht verlinkt: https://tinyurl.com/FAQ-aerosols.
Referenzen
Biologische Grundlagen zu COVID-19 – was du wissen solltest | reatch. https://www.reatch.ch/de/content/biologische-grundlagen-zu-covid-19-was-du-wissen-solltest. Accessed December 13, 2020.
Coronavirus Update (Live): 95,555,281 Cases and 2,041,289 Deaths from COVID-19 Virus Pandemic - Worldometer. https://www.worldometers.info/coronavirus/. Accessed January 18, 2021.
Italy’s Health Care System Groans Under Coronavirus — a Warning to the World - The New York Times. https://www.nytimes.com/2020/03/12/world/europe/12italy-coronavirus-health-care.html. Accessed October 18, 2020.
Frankreichs überlastete Krankenhäuser - ZDFheute. https://www.zdf.de/nachrichten/heute-in-europa/frankreichs-ueberlastete-krankenhauser-100.html. Accessed October 18, 2020.
Coronavirus in South Africa: Inside Port Elizabeth’s “hospitals of horrors” - BBC News. https://www.bbc.com/news/world-africa-53396057. Accessed October 18, 2020.
US coronavirus: 56 Florida hospital ICUs have hit capacity - CNN. https://edition.cnn.com/2020/07/07/health/us-coronavirus-tuesday/index.html. Accessed October 18, 2020.
Kontis V, Bennett JE, Rashid T, et al. Magnitude, demographics and dynamics of the effect of the first wave of the COVID-19 pandemic on all-cause mortality in 21 industrialized countries. Nat Med. October 2020:1-10. doi:10.1038/s41591-020-1112-0
How lethal is COVID-19 compared to cancer, flu and other death causes? - CGTN. https://newseu.cgtn.com/news/2020-09-26/How-lethal-is-COVID-19-compared-to-cancer-flu-and-other-death-causes--U4LJxzQlA4/index.html. Accessed December 19, 2020.
Meyerowitz-Katz G, Merone L. A systematic review and meta-analysis of published research data on COVID-19 infection fatality rates. Int J Infect Dis. 2020;101:138-148. doi:10.1016/j.ijid.2020.09.1464
Corona-Grafik - So ausgelastet sind die Intensivstationen wegen Corona - News - SRF. https://www.srf.ch/news/schweiz/corona-grafik-so-ausgelastet-sind-die-intensivstationen-wegen-corona. Accessed January 4, 2021.
icumonitoring.ch. https://icumonitoring.ch/. Accessed January 24, 2021.
Media Statement: Knowing the risks for COVID-19. https://www.who.int/indonesia/news/detail/08-03-2020-knowing-the-risk-for-covid-19. Accessed December 11, 2020.
Coronavirus disease (COVID-19). https://www.who.int/emergencies/diseases/novel-coronavirus-2019/question-and-answers-hub/q-a-detail/coronavirus-disease-covid-19. Accessed December 12, 2020.
Buitrago-Garcia D, Egli-Gany D, Counotte MJ, et al. Occurrence and transmission potential of asymptomatic and presymptomatic SARSCoV-2 infections: A living systematic review and meta-analysis. PLoS Med. 2020;17(9):e1003346. doi:10.1371/journal.pmed.1003346
Huang C, Huang L, Wang Y, et al. 6-month consequences of COVID-19 in patients discharged from hospital: a cohort study. Lancet (London, England). 2021;397(10270):220-232. doi:10.1016/S0140-6736(20)32656-8
Covid-19 Schweiz | Coronavirus. https://www.covid19.admin.ch/de/overview?ovTime=total. Accessed January 24, 2021.
Fang FC, Benson CA, del Rio C, et al. COVID-19—Lessons Learned and Questions Remaining. Clin Infect Dis. October 2020. doi:10.1093/cid/ciaa1654
WHO Solidarity Trial Consortium, Pan H, Peto R, et al. Repurposed Antiviral Drugs for Covid-19 — Interim WHO Solidarity Trial Results. N Engl J Med. December 2020:NEJMoa2023184. doi:10.1056/NEJMoa2023184
Krammer F. SARS-CoV-2 vaccines in development. Nature. 2020. doi:10.1038/s41586-020-2798-3
Veldhoen M, Simas JP. Endemic SARS-CoV-2 will maintain post-pandemic immunity. Nat Rev Immunol. January 2021:1-2. doi:10.1038/s41577-020-00493-9
Anderson RM, Vegvari C, Truscott J, Collyer BS. Challenges in creating herd immunity to SARS-CoV-2 infection by mass vaccination. Lancet. 2020;396(10263):1614-1616. doi:10.1016/S0140-6736(20)32318-7
A coronavirus vaccine won’t change the world right away - The Washington Post. https://www.washingtonpost.com/health/2020/08/02/covid-vaccine/. Accessed December 14, 2020.
COVID vaccine side effects: Headache, fatigue, aches are normal. https://eu.usatoday.com/story/news/health/2020/12/04/covid-vaccine-side-effects-fatigue-aches-normal/3813934001/. Accessed January 6, 2021.
COVID-19 vaccines are safe, even with long-term data lacking - CNET. https://www.cnet.com/news/covid-19-vaccines-are-safe-even-if-long-term-data-is-lacking/. Accessed January 6, 2021.
COVID-19 Vaccine FAQ: Safety, Side Effects, Efficacy. https://www.webmd.com/vaccines/covid-19-vaccine/news/20201217/covid-19-vaccine-faq-safety-side-effects-efficacy. Accessed January 6, 2021.
Marinov GK, Williams BA, McCue K, et al. From single-cell to cell-pool transcriptomes: Stochasticity in gene expression and RNA splicing. Genome Res. 2014;24(3):496-510. doi:10.1101/gr.161034.113
Rao TSS, Andrade C. The MMR vaccine and autism: Sensation, refutation, retraction, and fraud. Indian J Psychiatry. 2011;53(2):95-96. doi:10.4103/0019-5545.82529
Coronavirus: Bill Gates ‘microchip’ conspiracy theory and other vaccine claims fact-checked - BBC News. https://www.bbc.com/news/52847648. Accessed December 19, 2020.
Vaccines and immunization: What is vaccination? https://www.who.int/news-room/q-a-detail/vaccines-and-immunization-what-is-vaccination?adgroupsurvey=%7Badgroupsurvey%7D&gclid=Cj0KCQiA5vb-BRCRARIsAJBKc6Ilir4fy3_kmayekce1q3veGgRxdtrJcAH-0OdFfRm1n0wRBdk8ctwaAkyQEALw_wcB. Accessed December 19, 2020.
Henderson DA. The eradication of smallpox - An overview of the past, present, and future. Vaccine. 2011;29(SUPPL. 4):D7. doi:10.1016/j.vaccine.2011.06.080
Anthony Fauci offers a timeline for ending COVID-19 pandemic – Harvard Gazette. https://news.harvard.edu/gazette/story/2020/12/anthony-fauci-offers-a-timeline-for-ending-covid-19-pandemic/. Accessed December 14, 2020.
When will the COVID-19 pandemic end? https://www.mckinsey.com/industries/healthcare-systems-and-services/our-insights/when-will-the-covid-19-pandemic-end#. Accessed December 14, 2020.
FAQs on Protecting Yourself from Aerosol Transmission - Google Docs. https://docs.google.com/document/d/1fB5pysccOHvxphpTmCG_TGdytavMmc1cUumn8m0pwzo/edit#heading=h.m6zug2yz4s2b. Accessed October 19, 2020.
BAG meldet 9665 neue Coronavirus-Fälle innerhalb von 96 Stunden - SWI swissinfo.ch. https://www.swissinfo.ch/ger/bag-meldet-9665-neue-coronavirus-faelle-innerhalb-von-96-stunden/46259926. Accessed January 4, 2021.
Kochańczyk M, Grabowski F, Lipniacki T. Super-spreading events initiated the exponential growth phase of COVID-19 with ℛ 0 higher than initially estimated. R Soc Open Sci. 2020;7(9):200786. doi:10.1098/rsos.200786
Transmission and incubation period of coronavirus - Infectious diseases and vaccinations - THL. https://thl.fi/en/web/infectious-diseases-and-vaccinations/what-s-new/coronavirus-covid-19-latest-updates/transmission-and-protection-coronavirus/transmission-and-incubation-period-of-coronavirus. Accessed December 14, 2020.
Swissmedic erweitert den Einsatz von Remdesivir. https://www.swissmedic.ch/swissmedic/de/home/news/coronavirus-covid-19/erweitert_einsatz_remdesivir.html. Accessed January 4, 2021.
Fang FC, Benson CA, del Rio C, et al. COVID-19—Lessons Learned and Questions Remaining. Clin Infect Dis. October 2020. doi:10.1093/cid/ciaa1654
Coronavirus Drug and Treatment Tracker - The New York Times. https://www.nytimes.com/interactive/2020/science/coronavirus-drugs-treatments.html#antibodies. Accessed January 4, 2021.
Vaccination. https://www.bag.admin.ch/bag/en/home/krankheiten/ausbrueche-epidemien-pandemien/aktuelle-ausbrueche-epidemien/novel-cov/impfen.html. Accessed January 4, 2021.
Zweiter Covid-19-Impfstoff für die Schweiz zugelassen. https://www.bag.admin.ch/bag/de/home/das-bag/aktuell/medienmitteilungen.msg-id-81926.html. Accessed January 18, 2021.
Covid-19 Vaccine Tracker: Latest Updates - The New York Times. https://www.nytimes.com/interactive/2020/science/coronavirus-vaccine-tracker.html. Accessed January 4, 2021.
FAQs on Protecting Yourself from Aerosol Transmission - Google Docs. https://docs.google.com/document/d/1fB5pysccOHvxphpTmCG_TGdytavMmc1cUumn8m0pwzo/edit. Accessed December 12, 2020.
Long-Term Effects of COVID-19 | CDC. https://www.cdc.gov/coronavirus/2019-ncov/long-term-effects.html. Accessed December 13, 2020.
Ledford H. What the immune response to the coronavirus says about the prospects for a vaccine. Nature. 2020;585(7823):20-21. doi:10.1038/d41586-020-02400-7
Die Beiträge auf dem Reatch-Blog geben die persönliche Meinung der Autor*innen wieder und entsprechen nicht zwingend derjenigen von Reatch oder seiner Mitglieder.

Comments (0)